Qu'est-ce que l'adénome hypophysaire?
L'adénome hypophysaire est une tumeur bénigne qui se développe à partir des cellules hypophysaires, une glande endocrine responsable de la sécrétion d'hormones qui régulent de nombreuses fonctions de l'organisme. Le tableau clinique déterminé par un adénome hypophysaire dépend de nombreux facteurs. En raison de sa taille importante, un macroadénome peut avoir des effets importants sur la santé en raison de la compression des structures voisines (hypofonction hypophysaire, symptômes visuels et signes neurologiques).
diagnostic
Anamnèse et visite du patient
La première approche diagnostique est l' histoire médicale et un examen objectif minutieux.Le médecin recueille les informations exposées par le patient concernant les symptômes et en particulier les antécédents familiaux (présence familiale d'autres cas de tumeur hypophysaire ou de certains syndromes. L’examen physique permet de mettre en évidence les symptômes et les signes cliniques caractéristiques de la maladie et de montrer l’état de santé général du patient. L' examen médical peut inclure un examen neurologique pour rechercher d'éventuels désordres du système nerveux pouvant être causés par la compression exercée par la masse tumorale.
Examen pour évaluer l'acuité visuelle
Les manifestations cliniques oculaires consistent principalement en:
- Anomalies de la vision des couleurs (symptôme précoce);
- Réduction de l'acuité visuelle (symptôme tardif);
- Troubles de la motilité oculaire (diplopie, ophtalmoplégie) ou pupillaires (mydriase).
L’évaluation ophtalmologique permet d’évaluer la vision, le champ visuel et de diagnostiquer les troubles visuels causés par un adénome hypophysaire qui comprime le chiasme optique. Le patient est examiné pour le fond de l'oeil, afin d'étudier les structures internes du globe oculaire, y compris le nerf optique. Une détermination supplémentaire consiste en un examen campimétrique, qui permet de vérifier les éventuelles altérations du champ visuel: ce test mesure à la fois la vision centrale (comme une personne peut voir en regardant devant elle) et la vision périphérique (combien une personne peut voir dans toutes les autres directions).
Examens de laboratoire
Lorsque l'on soupçonne que l'adénome hypophysaire a réduit la fonctionnalité de la partie saine de l'hypophyse, il est possible de recourir à un simple échantillon de sang et à un test d'urine . Les examens de laboratoire permettent d’évaluer la présence de toute altération hormonale de l’hypophyse hypothalamique et des organes cibles, et permettent de déterminer si l’adénome détermine un hypopituitarisme (insuffisance hypophysaire) ou un syndrome hypersécrétoire (surproduction avec excès plus d'hormones).
Les tests de fonction endocrinienne comprennent:
- dosage de base des tropines hypophysaires : ce sont des tests qui permettent de mesurer les niveaux hormonaux dans le sang. Des quantités supérieures ou inférieures à la normale de ces hormones produites par l'hypophyse peuvent être un signe d'adénome hypophysaire. En particulier, on mesure la prolactine sérique, la TSH (hormone stimulant la thyroïde), la GH (hormone de croissance), l'ACTH (hormone adrénocorticotrope) et la FSH (hormone stimulant le follicule).
- dosage initial des hormones produites par les organes cibles : on peut mesurer les niveaux de T4 libre (FT4, thyroxine libre), d'IGF-1 (facteur de croissance d'insuline 1), de cortisolémie (dosage de cortisol sérique) et de cortisolurie (cortisol urinaire libre), Le 17β-estradiol (femme) ou la testostérone (homme).
Les évaluations endocrinologiques peuvent également inclure des tests d'inhibition et de stimulation permettant d'évaluer la réserve sécrétoire hypophysaire de certaines hormones, tout dysfonctionnement du stimulus hypothalamique, la réponse hormonale des organes cibles, etc.
Certaines de ces enquêtes peuvent inclure:
- ITT (test de tolérance à l'insuline ou test de tolérance à l'insuline);
- Test de stimulation de l'hormone de croissance avec l'arginine et la GHRH;
- OGTT (test de tolérance au glucose par voie orale ou test de «charge de glucose par voie orale»);
- Dosage de cortisol avec stimulation par l'ACTH;
- Tests de suppression avec dexaméthasone à forte dose et / ou à faible dose.
Imagerie diagnostique
Enfin, pour aider le médecin à définir la position et les dimensions de l’adénome hypophysaire, des examens neuro-radiologiques sont disponibles, tels que la tomographie informatisée (CT) ou le cerveau à résonance magnétique (IRM) avec un produit de contraste (en général, gadolinium). Ces techniques fournissent une série d'images détaillées des structures internes du cerveau et de la moelle épinière et permettent l'identification fiable de petites lésions (environ 2 mm de diamètre). L'adénome est mis en évidence comme une masse hypodense dans le parenchyme hypophysaire, avec une extension intrasellaire ou extrasellaire (par rapport à la selle turgique) et avec modification du profil supérieur de la glande pituitaire. Cette enquête met également en évidence le degré de compression des différentes structures adjacentes à la masse tumorale.
Traitement et traitement
La thérapie de l'adénome hypophysaire implique idéalement la collaboration de différents spécialistes (endocrinologue, neurochirurgien et neurologue) et s'apparente à celle d'autres tumeurs:
- Traitement pharmacologique (en général, il est efficace dans les tumeurs présentant une hypersécrétion de prolactine ou d'hormone de croissance, mais pas dans celles présentant une hypersécrétion d'ACTH);
- Radiothérapie ;
- Ablation chirurgicale de la tumeur .
La détection précoce des adénomes hypophysaires est la clé du succès du traitement. Certains facteurs influencent le pronostic et les options thérapeutiques pouvant être prises. Le pronostic (probabilité de guérison) dépend du type de tumeur et de son extension à d'autres zones du système nerveux central (cerveau et moelle épinière) ou à d'autres parties du corps.
Les options de traitement d'un adénome hypophysaire dépendent des facteurs suivants:
- Âge du patient et problèmes de santé généraux;
- Type et taille de l'adénome hypophysaire;
- Si la tumeur est un adénome fonctionnel sécrétant ou non des hormones;
- Si la tumeur est due à des troubles locaux ou à d'autres symptômes;
- Si la tumeur se propage aux structures environnantes adjacentes à l'hypophyse ou à d'autres parties du corps;
- Si l'adénome hypophysaire a été diagnostiqué pendant une courte période ou a tendance à se reproduire.
Thérapie pharmacologique
Lorsque le patient a un adénome hypophysaire produisant une certaine hormone, il est parfois possible de recourir à un traitement médicamenteux. Le traitement implique souvent l'administration de neurones inhibiteurs ( analogues dopaminergiques et de la somatostatine ), capables de limiter la sécrétion d'hormones en excès et de réduire la taille de la masse tumorale.
L'adénome hypophysaire qui répond le mieux à ce type de traitement est le prolactinome (adénome hypophysaire sécrétant de la prolactine). Les traitements médicaux prévoient souvent la seule administration d' agonistes dopaminergiques (lier la dopamine), qui réduisent la sécrétion de prolactine et potentiellement la masse tumorale, permettant ainsi d'éviter l'excision chirurgicale. De ce point de vue, il est important de considérer que le traitement pharmacologique doit être placé après le diagnostic différentiel avec le macroprolactinome, où le traitement est essentiellement chirurgical. Les médicaments les plus utilisés pour les adénomes sécrétant de la prolactine sont la bromocriptine et la cabergoline : tous deux sont des agonistes de la dopamine qui diminuent la sécrétion de prolactine, soulagent les symptômes et réduisent souvent la taille de la masse tumorale. Les effets secondaires possibles de ces médicaments incluent somnolence, vertiges, nausées, vomissements, diarrhée ou constipation, confusion et dépression. En prenant ces médicaments, certaines personnes peuvent également manifester des comportements compulsifs.
Les analogues de la somatostatine (octréotide, lanréotide, etc.) sont disponibles pour le traitement médical des adénomes hypophysaires (hormone de croissance) sécrétrices de GH et peuvent également être utilisés pour certains adénomes sécrétant de la TSH . Ces médicaments peuvent avoir des effets secondaires mineurs, tels que nausées, vomissements, diarrhée, douleurs à l'estomac, vertiges, maux de tête et douleurs au site d'injection, bien que nombre d'entre eux aient tendance à s'améliorer ou à disparaître avec le temps. Ils peuvent également causer des calculs biliaires et aggraver le diabète s'il a déjà été diagnostiqué chez le patient.
La pharmacothérapie joue un rôle important dans la prise en charge de la maladie de Cushing et de l’ acromégalie .
Si un adénome hypophysaire entraîne une diminution de la sécrétion d'hormones ou si l'ablation chirurgicale de la tumeur a entraîné un déficit de production d'hormones, il peut être nécessaire de recourir à un traitement substitutif spécifique pour maintenir les niveaux hormonaux à des niveaux normaux et traiter l'insuffisance hypophysaire hypopituitarisme).
chirurgie
Le traitement des gros adénomes hypophysaires consiste généralement en une intervention chirurgicale. L'ablation chirurgicale est généralement nécessaire lorsque l'adénome hypophysaire comprime des structures adjacentes ou est hypersécernant. Le succès de la chirurgie dépend du type de tumeur, de sa position et de sa taille et de l’invasion ou non des tissus environnants. Chez la plupart des patients, le traitement chirurgical permet un pronostic positif et une guérison complète.
La chirurgie permet l'ablation complète de l'adénome hypophysaire et implique principalement deux techniques:
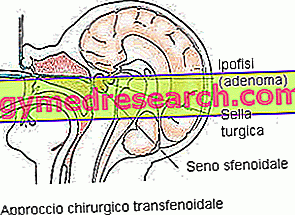
- Approche transphénoïdale . La position de l'hypophyse permet une intervention transphénoïdale, où le chirurgien utilise des endoscopes pour accéder au sphénoïde, en passant par la cavité nasale ou sous la lèvre supérieure. Cette procédure est peu invasive, n'inclut pas les incisions externes, minimise les complications et le temps d'hospitalisation. Cependant, l'intervention transphénoïdale permet de ne traiter que les adénomes de petite taille (microadénomes) et peu invasifs.
- Approche transcrânienne (craniotomie) . Certains macroadénomes s'étendent dans la cavité cérébrale et peuvent nécessiter l'ouverture du crâne, par une incision dans le cuir chevelu, pour accéder à la tumeur. Souvent, la procédure est associée à une pharmacothérapie et à une radiothérapie postopératoire.
radiothérapie
Certains adénomes hypophysaires ne peuvent pas être enlevés par voie chirurgicale car ils ne sont pas facilement accessibles, tandis que d'autres peuvent être réfractaires au traitement médicamenteux. La radiothérapie utilise des rayonnements de haute énergie, qui agissent de manière sélective sur la tumeur cible (généralement, les structures cérébrales environnantes ne reçoivent qu'une fraction du rayonnement). Parmi les différentes méthodes, nous mentionnons la radiothérapie conventionnelle et stéréotaxique (gamma-knife).
La radiothérapie peut être efficace pour contrôler la croissance des adénomes hypophysaires ou pour détruire les cellules tumorales résiduelles (radiothérapie postopératoire). Cependant, la radiothérapie peut parfois entraîner une insuffisance hypophysaire qui survient généralement plusieurs années après le traitement et nécessite un traitement hormonal substitutif.
Pronostic et espérance de vie
Le pronostic des adénomes hypophysaires est positif: l'excision chirurgicale est sûre et permet de rétablir la production d'hormones normale. Une rémission (récupération complète) peut être obtenue chez 90% des patients atteints de microadénomes et chez environ 50 à 60% des macroadénomes. En outre, l'adénome hypophysaire est un type de cancer qui ne se reproduit guère. Dans certains cas, une insuffisance hypophysaire peut apparaître après une intervention chirurgicale: il s'agit d'une affection rare chez les microadénomes, alors qu'elle est plus fréquente chez les macroadénomes (30% des cas).



