généralité
Une fistule périanale est une lésion tubuliforme (un petit canal) qui relie la partie terminale de l'intestin à la peau autour de l'anus. Ce canal représente l'évolution pathologique d'un abcès, qui provient à son tour de l'infection d'une des glandes sécrétant du mucus présentes dans le canal anal; de cette infection provient une collection de pus qui atteint la peau et tente de se frayer un chemin vers l'extérieur.
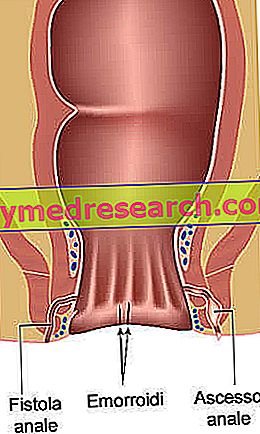
Le diagnostic de la fistule périanale est basé sur l'examen objectif, avec exploration rectale et palpation de l'anus et des tissus environnants. Pour définir le tracé du canal et identifier d'éventuelles extensions secondaires, le médecin peut recourir aux ultrasons endoanaux ou à la résonance magnétique.
Le traitement de la fistule périanale n’est que chirurgical et est essentiel pour éliminer le processus infectieux chronique, préserver l’intégrité des sphincters et préserver la continence anale.
Prémisse: l'abcès périanal
L'abcès périanal est une collection de pus résultant d'un processus inflammatoire. Dans la plupart des cas, l'inflammation est un mécanisme de défense contre une infection non spécifique, affectant les glandes microscopiques de Hermann et Desfosses, situées dans le canal anal. La fonction normale de ces structures anatomiques consiste à sécréter du mucus pour faciliter le passage des matières fécales.
L'abcès et la fistule périanale représentent deux stades différents de la même pathologie:
- L'abcès représente la phase aiguë d'une infection qui provient des glandes sécrétant du mucus présentes dans le canal anal.
- La fistule représente une évolution chronique de ce processus suppuratif (infection avec formation de pus).
L'infection se propage dans les tissus par les canaux glandulaires et atteint la peau périanale où, en raison de la résistance opposée, elle s'arrête. Immédiatement sous la peau, toute la matière produite par le processus inflammatoire s'accumule puis se transforme en pus.
Les facteurs pouvant favoriser le développement d'un abcès périnéal sont variés et incluent des modifications de la consistance des selles (syndromes diarrhéiques ou, au contraire, le passage de matières fécales très dures), certaines maladies intestinales chroniques (telles que la maladie de Crohn et rectocolite ulcéreuse) et les séquelles des interventions chirurgicales sur les hémorroïdes et les fissures.
L'abcès périanal est une affection très douloureuse pouvant être accompagnée de fièvre et d'un malaise général. La collection de pus, placée immédiatement près de l'anus, peut s'échapper de la peau qui le contient, spontanément ou après une incision chirurgicale.
quoi
Une fistule périanale est une sorte de tunnel. qui a un orifice dans le canal anal et l'autre à la surface de la peau périanale.
La fistule peut former spontanément ou représenter la complication de diverses conditions pathologiques dans la région ano-rectale.
Dans la plupart des cas, une fistule périanale est la conséquence du drainage d'abcès récurrent dû à une infection purulente.
Classification des parcs
Le processus suppuratif peut être organisé de différentes manières autour et à travers les muscles de la région périnéale.
Selon le type de voie, c'est-à-dire la manière dont elles traversent les sphincters, les fistules sont classées dans:
- Intersfinterique (70%);
- Transfinteriche (23%);
- Surintensification (5%);
- Extrasfinteriche (2%).
Les voies principales (ou voies) peuvent avoir, à leur tour, des branches secondaires.
Causes
Lorsque l'abcès, qui provient d'une glande anale, perce la peau périnéale, il se forme une (fistule) qui relie l'orifice interne à une seconde ouverture cutanée.
Par conséquent, la fistule périanale présente:
- Un orifice interne ou primitif;
- Une voie (ou voie) fistuleuse ;
- Un orifice secondaire, généralement externe (les cas dans lesquels l'orifice secondaire est interne, comme pour la fistule intramurale du rectum) sont rares.
Normalement, les glandes de Hermann et de Desfosses favorisent le passage des matières fécales, sécrétant un mucus de lubrification dans les cryptes anales (petites dépressions en forme de queue d'aronde disposées de manière circulaire dans la région de l'anus). L'infection provient de la pénétration de bactéries ou de corps étrangers dans la glande anale, qui obstrue le canal par lequel le mucus s'échappe.
L'inflammation - induite en tant que mécanisme de défense - détermine la collecte de pus. Pendant ce temps, l’infection se propage aux tissus environnants, formant un canal qui relie la glande anale (d’où provient l’abcès) à la peau de la région périanale. La matière purulente cherche en fait une sortie vers l’extérieur, mais reste confinée à la peau périanale où, en raison de la résistance opposée, elle s’arrête.
Lorsque la peau se déchire, une fistule se crée: le canal par lequel le pus est passé peut persister et l'orifice externe, près de l'anus, reste ouvert.
Facteurs prédisposants
Certaines conditions pathologiques, telles que la diverticulite, la colite, la maladie de Crohn ou d'autres maladies inflammatoires de l'intestin, peuvent favoriser l'apparition d'une fistule périanale. Parfois, cette blessure est congénitale.
Les autres facteurs prédisposant au développement d'une fistule périanale sont:
- Traumatisme local (pénétration de corps étrangers, érotisme anal, exécution incorrecte de lavements, bolus fécal dur, etc.);
- Présence de résidus solides dans les matières fécales, qui sont calés dans l'orifice glandulaire;
- Modification du pH ou de la consistance des selles (p. Ex. Syndromes diarrhéiques, constipation, etc.);
- Tumeurs du tractus anal ou rectal;
- Complications de la chirurgie (épisiotomie, hémorroïdectomie, prostatectomie, etc.);
- la tuberculose;
- Maladies sexuellement transmissibles (par exemple, chlamydia, syphilis et lymphogranulome vénérien).
Symptômes, signes et complications
La plupart des fistules proviennent des cryptes ano-rectales et relient l'intérieur du canal anal ou du rectum au périnée.
Cette blessure est généralement accompagnée de:
- Irritation autour de l'anus avec démangeaisons, brûlures et douleurs parfois intenses;
- Sécrétion intermittente ou constante de pus ou de matériel séreux par un petit trou situé près de l'anus, qui n'a pas tendance à cicatriser;
- Douleur et fièvre lorsque la fistule s'infecte et provoque à nouveau un abcès.
Les symptômes de la fistule périnéale ont tendance à s'accentuer lors de la défécation et peuvent être associés à l'apparition de pertes de sang et à la salissure du linge (dans certains cas, les matières sécrétées sont affectées par les matières fécales).
L'orifice externe de la fistule peut se fermer spontanément pendant une période variable, puis rouvrir et revenir à la sécrétion d'un matériau purulent du sérum (guérison apparente avec formation d'un nouvel abcès).
Dans certains cas, des symptômes généraux peuvent également apparaître, tels que l'épuisement, la fièvre et des douleurs pelviennes.
Si le processus pathologique de canalisation progresse et devient chronique, en impliquant la surface périanale à différents points, il peut causer de graves lésions aux sphincters (muscles entourant l'anus agissant pour la continence).
diagnostic
Le diagnostic de la fistule périanale est basé sur l'examen objectif, avec exploration rectale et palpation de l'anus et des tissus environnants.
Lors de l' inspection, le proctologue peut avoir un ou plusieurs orifices secondaires externes, parfois avec l'apparition d'un bouton de granulation sécrétant du pus. À la palpation, la fistule périanale peut être une lésion sous-cutanée cordoniforme et fibreuse, menant de l'orifice fistuleux à l'anus.
Dans certains cas, l’emplacement de l’orifice interne peut être suspecté par la découverte d’un durcissement ou d’une fossette appréciable au plan numérique pour l’exploration rectale.
Pour définir l'évolution de la fistule périanale et identifier d'éventuelles extensions secondaires, le médecin peut recourir à certaines investigations:
- Échographie endoanale : permet de visualiser avec précision les branches de l’infection par rapport aux sphincters;
- Résonance magnétique : permet l'étude morphologique de la fistule.
D'autres investigations (rectoscopie, coloscopie, TAC) permettent d'exclure d'autres pathologies associées.
thérapie
Le traitement de la fistule périanale implique diverses approches chirurgicales. Dans tous les cas, l'objectif est d'éliminer la blessure et d'éviter les récidives, en essayant de préserver la continence des sphincters.
La chirurgie de la fistule anale est complexe et implique l’application de nombreuses techniques choisies en fonction des cas. Parfois, des interventions plus longues sont nécessaires. La douleur postopératoire est légère ou modérée et est facilement contrôlée avec des analgésiques normaux.
Les durées d'hospitalisation postopératoire sont très courtes (24 à 48 heures) et les médicaments à domicile sont simples.
Les principaux types d'intervention sont:
- Fistulotomie : elle est généralement réservée aux patients présentant une fistule simple et basse (transfistique intersfistique ou inférieure); la procédure implique l'aplatissement de la voie fistuleuse. La technique est associée à un taux de réussite élevé et ne présente pas de risque important d'incontinence. En cas de diarrhée ou de maladie de Crohn, la fistulotomie n'est pas recommandée. en raison du retard de cicatrisation de la plaie. Chez ces patients, un traitement médical avec des antibiotiques appropriés et des médicaments immunosuppresseurs est possible.
- Fistulectomie : implique la dissection de la fistule périanale entière et d'une micro-portion du tissu sain environnant.
- Placement d'un seton : c'est une technique utilisée chez les patients atteints de fistules complexes; le traitement consiste en l'insertion d'une sorte de gros fil de suture (ou d'un tube en silicone) sur le trajet de la lésion, puis raccordé à ses deux extrémités à l'extérieur du corps. Le seton présente deux avantages: le drainage continu du matériau contenu dans le canal de la fistule (tel que le pus) et l’élastodiérèse, c’est-à-dire la possibilité de mettre périodiquement en tension l’élastique pour disséquer lentement le tissu musculaire, en enregistrant un nouveau segment la lésion précédente guérit; Ce faisant, vous évitez les coupures brusques et réduisez le risque d'incontinence.
- Fistulectomie à deux temps : pratiquée à différents moments, afin de minimiser le risque de complications, telles que des lésions du sphincter anal et de l'incontinence fécale. Cette opération est indiquée dans le traitement des fistules complexes, qui impliquent également les muscles anaux. La première phase implique la mise en place d'un seton, tandis que la seconde consiste en une fistulotomie ou une fistulectomie.
- Le lambeau endorectal : consiste en la reconstruction de la muqueuse et de la sous-muqueuse, obtenue en appliquant un lambeau bien vascularisé de la muqueuse rectale (prélevé sur le rectum sus-jacent) sur l'ouverture interne de la fistule (orifice de la fistule). Avec cette procédure, la probabilité d'incontinence est de 35%.
- Colle à la fibrine : permet de fermer la fistule périanale par injection dans le tunnel de la fistule préalablement nettoyé d'un mélange soluble afin de la rendre étanche. La procédure est peu invasive et garantit un retour plus rapide aux activités normales. Cependant, le risque de rechute reste élevé, avec un faible taux de réussite de la guérison définitive des fistules périanales.
- Prothèses biologiques (bouchon anal) : la technique prévoit la mise en place de dispositifs inertes dans la fistule (ils ne génèrent pas de réactions à partir d'un corps étranger). Ces bouchons anaux médicamenteux encouragent la génération de nouveaux tissus et sont ensuite réabsorbés spontanément par le corps. Dans ce cas également, les complications post-intervention sont presque nulles, y compris les risques d'incontinence; le taux de succès thérapeutique est bon (40-80%), mais il reste un risque important de rechute.
- LIFT (ligature de la fistule inter-sphinctérienne) : procédure chirurgicale basée sur la fermeture de l'orifice fistulaire interne (à travers l'espace intersectif et non de l'espace endo-rectal), associée à l'ablation du tissu glandulaire infecté. Technique mini-invasive récente, efficace et sûre, avec un bon taux de réussite et un faible risque de rechute.
- VAAFT (traitement de la fistule anale assistée par vidéo) : exploite des outils de diagnostic avancés (fistuloscope opérationnel), qui vous permettent d’avoir une vue directe de la fistule de l’intérieur, en mettant également en évidence les complications locales. En plus de la vision, cet appareil vous permet de nettoyer et de traiter la fistule elle-même de l'intérieur, en suivant pas à pas les étapes à suivre sur l'écran. Cette technique est particulièrement indiquée pour le traitement des fistules périanales complexes. En traitant la lésion de l'intérieur, le risque de lésion des sphincters est éliminé; dans ce cas également, le risque d'incontinence postopératoire est donc réduit à zéro.
pronostic
Si elle est bien traitée, la fistule périanale ne devrait pas se reproduire. Après le traitement chirurgical, la pathologie peut être récurrente pour un drainage incomplet de la lésion ou une infection des espaces adjacents.
Si la fistule est complexe, la rechute peut dépendre de nombreux facteurs, non seulement liés à la chirurgie.
L'incontinence fécale peut résulter de dommages iatrogènes et est favorisée par l'action prolongée du matériel purulent sur les sphincters (délai de diagnostic).
Une récidive de la maladie peut faire l'objet d'un traitement supplémentaire, même répété plusieurs fois si nécessaire.



